腎移植の実際
腎移植を受けるまでの流れ
移植希望の患者さんがされたら、まず外来で十分に移植についてのお話をさせて頂きます。その上でやはり移植希望ということであれば、次に組織適合性検査を受けていただきます。これは移植されたドナーの腎臓に対し、レシピエントが拒絶反応を起こすリスクを評価する検査で、採血をするだけで終わります。この検査で移植ができないと判断されることはほとんどありませんが、拒絶反応を起こしやすいと診断された患者さん対しては免疫抑制療法を強化して移植に望むことになります。
組織適合性検査を終えると、ドナーはまず腎臓が1つになってもその後の生活に支障をきたさないかを調べるために、腎蔵内科の先生の診察を受けます。それから癌や感染症がないか様々な検査を行います。最後に手術が安全に行えるか全身状態のチェックをします。レシピエントも同様に癌や感染症のチェックを行い、問題なければ手術が受けられるかの検査を行います。検査の内容は、採血・CT検査・エコー検査・レントゲン検査・内視鏡検査・婦人科検診・乳がん検診など多岐に渡ります。
レシピエント・ドナーとも多くの検査を行わないといけないため、移植を実際に行うまでには最低でも初診から2ヶ月程度を要します。腎移植を希望される方は早めの受診をおすすめします。
手術が決まるとレシピエントは手術の1週間前から入院し、免疫抑制剤の内服を開始します。透析をまだ行っていない患者さんは、入院後に血液透析を行う事があります。ドナーは手術前日に入院します。手術当日はレシピエント・ドナーとも朝9時頃に手術室に入ります。
レシピエントの手術(腸骨窩腎臓移植手術)
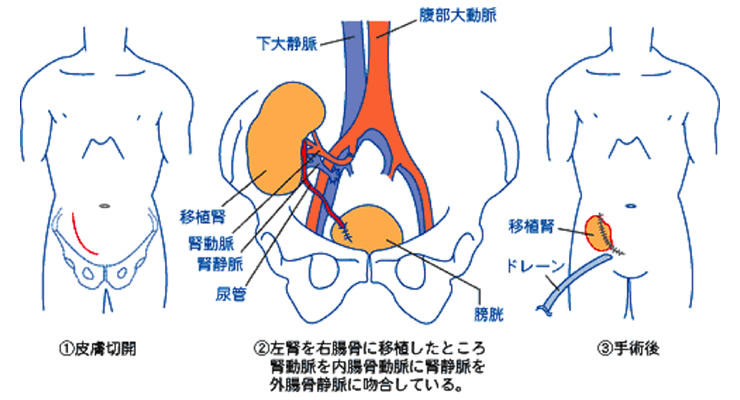
右下腹部(左のときもあります)を切開しドナーから摘出した腎臓を移植します。ドナーの腎臓の血管とレシピエントの血管とつなぎます。通常は数分で移植した腎臓から尿がでてくるのを確認できます。その後尿管と膀胱をつなぎます。最後に膀胱わきにドレーンというチューブを挿入し、たまった体液、血液、リンパ液などを体外に排出できるようにします。皮膚は抜糸の必要のない糸で縫いあわせます。手術時間は5時間程度です。
手術後経過
術後は1日集中治療室での管理を行います。問題なければ翌日一般病棟に帰室します。術後経過が良好であれば翌日から歩行、食事が開始されます。術後4日目に尿管の管を抜去します。問題なければ5日目にドレーンを抜去します。移植後連日採血、腎臓エコー検査を行い、免疫抑制剤の血中濃度の調整、拒絶反応の早期発見に努めます。経過が良好であれば術後2週間で退院となります。
ドナーの手術(腹腔鏡下腎採取術)
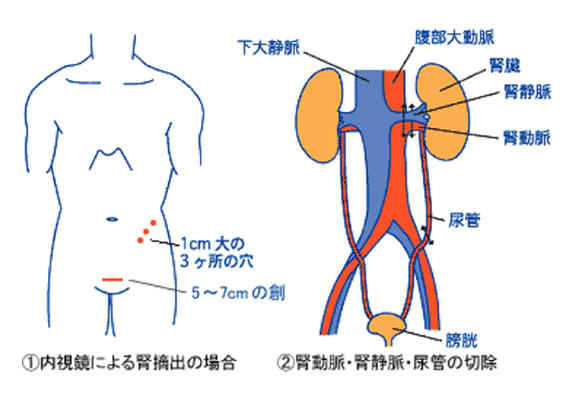
手術は腹腔鏡(内視鏡)によって行います。まず腹部に3-4か所、1-3㎝の傷からトロッカーと呼ばれる筒状の器具を留置し、内視鏡手術に使う器具を出し入れするのに使います。続いて二酸化炭素でおなかを膨らませ、腎臓、尿管が内視鏡で見えるようにします。腎臓尿管を周囲からはがしたら、恥骨に上を5㎝ほど切開し、おなかの中に袋を挿入します。その状態で腎臓の動脈・静脈を切断し腎臓を袋の中に入れ、体外に摘出します。手術した部位からの出血などを外に出すためドレーンという細い管を傷の一つからおなかの中に入れることがあります。皮膚を抜糸の必要のない糸で縫って手術を終了します。手術時間は3時間程度です。
手術後経過
手術後は一般病棟に戻ります。術後の経過に問題がなければ翌日より歩行・食事が開始となり、早ければ術後4日目で退院となります。退院後は自宅療養となりますが、回復次第ではすぐに仕事に復帰することも可能です。
退院後経過
レシピエント:退院後1カ月は週2回、2カ月目までは週1回、3か月目で2週間に1回、半年までは月1回程度の通院頻度なります。その後は1−2ヶ月に1回の外来診察となります。移植3ヵ月後と1年後には1泊2日で入院し、拒絶反応や免疫抑制剤の副作用を調べるため移植した腎臓の生検検査を行います。
ドナー:退院後も3-6カ月に1回は外来通院して頂き、腎臓の機能を定期的に確認します。
免疫抑制剤について
移植された腎臓はレシピエントにとっては「異物」であり、何もしなければレシピエントは免疫反応を起こし、血液中にある白血球や抗体がドナーの腎臓を攻撃します。これが拒絶反応で何もしなければ移植直後に拒絶反応で腎臓が破壊されます。免疫抑制剤はこの拒絶反応を抑える為に必要な薬で移植後生涯のみ続けなければなりません。長期にわたって内服する薬剤は2-4剤で、それぞれ免疫反応の異なった段階に作用するようになっており、組み合わせて使うことによって、より有効に拒絶反応を抑えるように工夫されています。また薬剤を組み合わせることによって各薬剤の使用量を減らすことができ、副作用を軽減することができます。
ドナーの腎臓が1つになるリスク
腎臓が1つになることで、腎提供後何年か後で腎臓の働きが悪くなる可能性は否定できません。しかし手術前に「残った腎臓の予備能力」を十分に確認してから手術を行っているため、2000例を超える腎移植を行ってきた東京女子医大でもドナーが血液透析となった症例はありません。海外の論文をみても、腎臓を提供したドナーが血液透析になる頻度は一般人口とほぼ同等と報告されています。もともと腎臓の機能が良く、併存疾患の少ないドナーの方が、腎臓が1つになったことで今まで以上に健康に意識して生活されることで、腎臓の機能が良好に保たれているようです。

 MENU
MENU